رادیکلوپاتی چیست؟
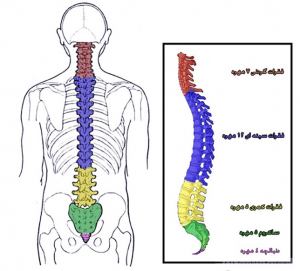
رادیکولوپاتی به معنی درگیر شدن ریشه های اعصاب بیرون آمده از نخاع و میلوپاتی به درگیر شدن خود نخاع گفته می شود . آرتروز می تواند سبب رادیکولوپاتی یا میلوپاتی شود. البته در اکثر موارد چنین اتفاقی نمی افتد. اما نشانه های هشدار دهنده ایی وجود دارد که ممکن است رادیکولوپاتی یا میلوپاتی ایجاد گردند. بخصوص آنکه برخی از این بیماری ها به کندی ایجاد می شوند. ستون فقرات از ۳۳ استخوان تشکیل شده که روی همدیگر قرار گرفته اند. این استخوان ها توسط رباط ها و ماهیچه ها به یکدیگر متصل و در راستای به خصوصی قرار گرفته اند. ستون فقرات اصلی ترین نقطه اتکا بدن است وقامت فرد برروی آن استوار است . به کمک ستون فقرات میتوانید خم و راست شوید و بدن خود را به طرفین بچرخانید. در ادامه معرفی آناتومی ستون فقرات میتوان گفت که طناب نخاعی از درون استخوان های ستون فقرات عبور می کند و از طریق آن تمامی عصب های بدن به مغز متصل می شوند و مغز حرکت دست و پاها را کنترل می کند.
- اگر از نمای کناری به ستون فقرات یک شخص بزرگسال نگاه کنیم ، نخاع پیچشی S مانند دارد که برای سلامت نخاعی حیاتی است. این پیچشها مسؤول جذب شوک، تعادل و طیفی از حرکات هستند.
هر ناحیه از ستون فقرات نام خاص و عملکرد ویژهای دارد که عبارتند از: - ستون فقرات سرویکال یا گردنی
- ستون فقرات توراسیک یا بخش میانی پشت
- ستون فقرات لومبار یا کمری
- ساکروم، که ستون فقرات را به لگن متصل میکند
- کوکسیسکس یا دنبالچه
هر مهره با یک بستر نرم از مهرۀ مجاور خود توسط یک دیسک بین مهرهای جدا میشود. این وضعیت مانع ساییدگی مهرهها میگردد.
وقتی صدمهای بروز میکند، دیسکهای بین مهرهای ممکن است صدمه ببینند و سبب ایجاد تنگی یا تحریک ریشۀ عصبی در فضای مجاور شوند. بر مبنای اینکه کدام عصب دچار این تنگنا یا فشردگی شده باشد، فرد ممکن است در طیفی از اندامهای خود در سراسر بدن دچار درد شود.
مردم ممکن است بر اثر آسیب دیدگی یا به دلایل دیگر دچار رادیکولوپاتی شوند. افراد در سنین 30 تا 50 سالگی در معرض بیشترین احتمال ابتلا به رادیکولوپاتی در نواحی گردنی و کمری ستون فقرات قرار دارند.
طیفی از صدمات و اختلالات میتوانند به رادیکولوپاتی منجر شوند:
- هرنی دیسک ، که در آن دیسک بیرون زده سبب فشرده شدن ریشه عصب میشود
- سیاتیک
- تخریب دیسک
- زوائد استخوانی
- تومورهای نخاعی
- ارتریت نخاعی
- تنگی کانال نخاعی
- شکستگیهای فشرده شده
- اسپوندیلولیسدیس، که در آن یک مهره حرکت کرده و روی مهرۀ پایینی قرار میگیرد
- اسکولیوز که به سبب یک چرخش غیر نرمال در ستون فقرات ایجاد میشود
- دیابت، ناشی از تغییر جریان خون عصبی
- سندرم Cauda Equine ، یک اختلال ناشایع اما جدی که در آن فشرده شدن ریشه عصب به لگن و اندامهای تحتانی آسیب میزند
دیگر ریسک فاکتورهای ابتلا به رادیکولوپاتی عبارتند از: - پیری
- اضافه وزن
- روشهای غلط بلند کردن اجسام
- وضعیت بدن
- حرکات تکراری
- سابقه فامیلی
از آنجایی که اعصاب از نخاع به قسمت های مختلف بدن منتقل می شود، افراد مبتلا به این بیماری، بسته به جایی که در ستون فقرات فشار عصبی رخ داده است، علائم مختلفی را تجربه می کنند.
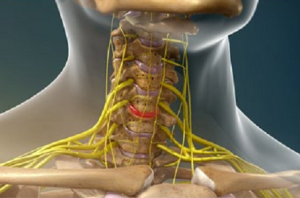
این عارضه وقتی رخ می دهد که ریشه عصب، در جاییکه از نخاع گردنی خارج می شود، تحت فشار باشد یا صدمه ببیند. اگرچه دلایل دیگری نیز برای بروز این بیماری وجود دارند اما شایع ترین دلیل آرتروز گردن است.
ساییدگی مفاصل اطراف مهره ها و تشکیل برجستگی استخوانی مسیر عبور عصب را باریک می کند و ممکن است به عصب فشار وارد نمایند. دلیل دیگر این فشار بیرون زدگی دیسک است. وقتی قسمت نرم وسط دیسک از محیط آن بیرون می زند میتواند به اعصابی که از کنار نخاع خارج میشوند فشار بیاورد. علاوه بر درد گردن، سایر علایم رادیکولوپاتی عبارتند از کاهش حس، گزگز و مور مور شدن، درد و حتی ضعف در قسمتی از دست و بازو که از عصب تحت فشار عصب گیری می نمایند. سایر علائم ذکر شده بجز درد گردن نشانه های اصلی رادیکولوپاتی هستند. ممکن است دردهای تیرکشنده در بازو ایجاد شوند. این علائم معمولا در یک بازو شدید ترند اما ممکن است هر دو بازو را تحت تاثیر قرار دهند. ممکن است درد آنقدر شدید گردد که خواب را مختل کند. مهره های پایینی گردن معمولا بیشتر تحت تاثیر قرار می گیرند و سبب بروز این نشانه ها در بازو می شوند. اما اگر مهره های بالایی درگیر باشند، درد و کرختی در پشت شانه و کنار سر ایجاد می شود. اگر این نشانه ها را داشته باشید پزشک شما ممکن است به رادیکولوپاتی مشکوک شود و بخواهد که آزمایش های بیشتری بعمل آورد. این آزمایش شامل تصویربرداری ام آر آی است که نشان می دهد آیا ریشه های اعصاب تحت فشارند یا خیر. درمان بستگی دارد به اینکه فشار مزبور و صدمه چه شدتی داشته باشد. در بسیاری موارد نشانه ها به مرور زمان برطرف می شوند. یک دوره فیزیوتراپی یا استفاده از گردنبند می تواند مفید واقع شود. اما در برخی شرایط، جراحی توصیه می شود که بخاطر رفع فشار روی عصب انجام می گیرد. بسته به مورد، این جراحی ممکن است در مورد دیسک یا خود مهره ها باشد.
این عارضه وقتی رخ می دهد که ریشه عصب، در جاییکه از نخاع گردنی خارج می شود، تحت فشار باشد یا صدمه ببیند. اگرچه دلایل دیگری نیز برای بروز این بیماری وجود دارند اما شایع ترین دلیل آرتروز گردن است. فرد ممکن است درد را در قفسۀ سینه احساس کند وقتی که فشردگی یا تحریک عصب در ناحیۀ میانی پشت صورت گرفته باشد.
رادیکولوپاتی توراسیک بیماری ناشایعی است که ممکن است است با زونا، بیماری قلبی، شکمی، یا عوارض کیسۀ صفرا اشتباه گرفته شود. علایم همراه رادیکولوپاتی توراسیک شامل موارد زیر است:
- درد تیز در دنده، پهلو یا شکم
- بیحسی و حالت مورمور
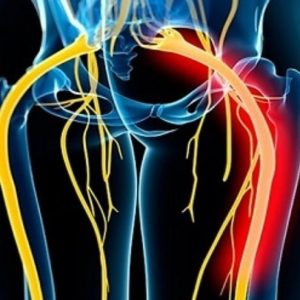
وقتی فشردگی یا تحریک عصب در بخش تحتاتی پشت بروز کند فرد ممکن است درد را در ناحیۀ کمر، پاها و ناحیۀ باسن احساس نماید. بیمار علاوه بر درد از بی حسی ، خواب رفتگی وضعف اندام ها نیز شکایت دارد . محل انتشار درد به اندام ها متناسب باریشه درگیر متفاوت می باشد بیمار نوع نشستن خاص خود راد دارد یعنی برای رفع فشار برروی عصب تنه رابه سمت مقابل جابجا می کند و در مواردی که فشار بر روی کودا باشد بیمار علائم بی اختیاری ادارا و مدفوع را نیزدارد . رادیکولوپاتی لومبار همچنین سیاتیک نامیده میشود، و علایم آن شامل بیحسی در ناحیۀ کمر، لگن، ساق پا یا کل پا است. علایم معمولاً بر اثر زمانهای طولانی نشستن یا راه رفتن تشدید میشوند.
دیگر علایم منتشر رادیکولوپاتی شامل موارد زیر است:
- درد شدیدی که در پشت آغاز شده به پا گسترش پیدا میکند
- درد شدیدی که با نشستن یا سرفه کردن همراه است
- بیحسی یا مور مور در ناحیۀ دست و پا
- بیحسی یا مور مور در پشت و ساق پا
- تغییرات حسی یا واکنشی، حساسیت بیش از حد
- درد در ناحیۀ بازو یا شانه
- تشدید درد با حرکت دادن گردن یا سر
تشخیص
پزشک معالج علاوه بر معاینه فیزیکی و بررسی علائم، می تواند رادیکولوپاتی را با استفاده از آزمایش های زیر نیز تشخیص دهند:
- تصویربرداری رادیولوژی با اشعه ایکس، MRI، و سی تی اسکن
- نوار عصب و عضله ، برای آزمایش عملکرد
روش های درمان
به طور معمول، این بیماری بدون جراحی قابل درمان است. پزشک ممکن است با توجه به شدت و سایر بیماری ها از داروهای خاصی از جمله موارد زیر برای درمان استفاده کنند:
- داروهای غیر استروئیدی مانند ایبوپروفن، آسپرین یا ناپروکسن و…
- کورتیکواستروئیدهای خوراکی یا استروئیدهای تزریقی
- داروهای ضد درد
- درمان فیزیوتراپی
- آتل نرم گردن
- کمپرس سرما و گرما
- در برخی موارد، پزشکان ممکن است عمل جراحی را برای درمان علت فشرده شدن عصب توصیه کنند. برخی از روش های جراحی عبارتند از:
- اصلاح فتق دیسک
- گسترش فضای کانال نخاعی
- برداشتن استخوان و…
- هر مورد از این روش ها منحصر به فرد است و توصیه های جراحی، قبل از عمل به طور دقیق مورد بحث قرار خواهد گرفت. انتخاب نوع عمل به علت بیماری، سلامت کلی بیمار و سایر عوامل فردی بستگی دارد.
پیشگیری
برخی از استراتژی ها ممکن است از کمر درد عصبی جلوگیری کنند. این استراتژی ها عبارتند از:
- درست نشستن حتی در هنگام رانندگی
- استفاده از روش های مناسب بلند کردن اجسام
- فعالیت بدنی منظم، از جمله ورزش های تحمل وزن
- افزایش نیرو و قدرت بدنی
- داشتن وزن متعادل
- اجتناب از انجام حرکات تکراری و انجام حرکات کششی قبل از ورزش
- اجتناب از چرخش سر برای نگه داشتن گوشی روی شانه